Cancro Cancro (português europeu) ou Câncer (português brasileiro), é uma doença caracterizada por uma população de células que cresce e se divide sem respeitar os limites normais, invade e destrói tecidos adjacentes, e pode se espalhar para lugares distantes no corpo, através de um processo chamado metástase. Estas propriedades malignas do câncer o diferenciam dos tumores benignos, que são auto-limitados em seu crescimento e não invadem tecidos adjacentes (embora alguns tumores benignos sejam capazes de se tornarem malignos). O câncer pode afetar pessoas de todas as idades, mas o risco para a maioria dos tipos de câncer aumenta com o acréscimo da idade.O câncer causa cerca de 13% de todas as mortes no mundo, sendo os cânceres de pulmão, estômago, fígado, cólon e mama os que mais matam.
Médicos do Egito antigo (3000 a.C.) registraram doenças que, dadas suas características, provavelmente podiam ser classificadas como câncer. Hipócrates (377 a.C.) também descreveu enfermidades que se assemelhavam aos cânceres de estômago, reto, mama, útero, pele e outros órgãos. Portanto, a presença do câncer na humanidade já é conhecida há milênios. No entanto, registros que designam a causa das mortes como câncer passaram a existir na Europa apenas a partir do século XVIII. Desde então, observou-se o aumento constante nas taxas de mortalidade por câncer, que parecem acentuar-se após o século XIX, com a chegada da industrialização.[3]
Quase todos os cânceres são causados por anomalias no material genético de células transformadas. Estas anomalias podem ser resultado dos efeitos de carcinógenos, como o tabagismo, radiação, substâncias químicas ou agentes infecciosos. Outros tipos de anormalidades genéticas podem ser adquiridas através de erros na replicação do DNA, ou são herdadas, e conseqüentemente presente em todas as células ao nascimento. As interações complexas entre carcinógenos e o genoma hospedeiro podem explicar porque somente alguns desenvolvem câncer após a exposição a um carcinógeno conhecido. Novos aspectos da genética da patogênese do câncer, como a metilação do DNA e osmicroRNAs estão cada vez mais sendo reconhecidos como importantes para o processo.
As anomalias genéticas encontradas no câncer afetam tipicamente duas classes gerais de genes. Os genes promotores de câncer, oncogenes, estão geralmente ativados nas células cancerígenas, fornecendo a estas células novas propriedades, como o crescimento e divisão hiperativa, proteção contra morte celular programada, perda do respeito aos limites teciduais normais e a habilidade de se tornarem estáveis em diversos ambientes teciduais. Os genes supressores de tumor estão geralmente inativados nas células cancerígenas, resultando na perda das funções normais destas células, como uma replicação de DNA acurada, controle sobre o ciclo celular, orientação e aderência nos tecidos e interação com as células protetoras do sistema imune.
O câncer é geralmente classificado de acordo com o tecido de qual as células cancerígenas se originaram, assim como o tipo normal de célula com que mais se parecem. Um diagnóstico definitivo geralmente requer examinação histológica dabiópsia do tecido por um patologista, embora as indicações iniciais da malignidade podem ser os sintomas ou anormalidades nas imagens radiográficas. A maioria pode ser tratada e alguns curados, dependendo do tipo específico, localização e estadiamento. Uma vez diagnosticado, o câncer geralmente é tratado com uma combinação de cirurgia, quimioterapia e radioterapia. Com o desenvolvimento das pesquisas, os tratamentos estão se tornando cada vez mais específicos para as diferentes variedades do câncer. Ultimamente tem havido um progresso significativo no desenvolvimento de medicamentos de terapia específica que agem especificamente em anomalias moleculares detectáveis em certos tumores, minimizando o dano às células normais. O prognóstico para os pacientes com câncer é muito influenciado pelo tipo de câncer, assim como o estadiamento, a extensão da doença. Além disso, a graduação histológica e a presença de marcadores moleculares específicos podem também ser úteis em estabelecer o prognóstico, assim como em determinar tratamentos personalizados.
Etimologia[editar | editar código-fonte]
A palavra "Câncer" é oriunda do latim cancer, "caranguejo"[4] . É uma referência à proliferação de células cancerosas no organismo (metástase), que se espalham pelo corpo como as patas e pinças do caranguejo se irradiam do seu cefalotórax. "Cancro" é oriundo do latim cancru[5] .
Classificação[editar | editar código-fonte]
Nomenclatura[editar | editar código-fonte]
- Tumor é um termo genérico que indica um aumento anormal de uma parte ou da totalidade de um tecido. Pode ser originado por um processo inflamatório (sinais de Celsus), por uma neoplasia benigna , por um quisto ou por uma neoplasia maligna (cancro).
- Cancro é um conjunto de células anormais que se formam num determinado sítio (por exemplo: mama) e onde criam metástases para várias partes do corpo. O cancro apresenta quatro estágios. É uma doença a nível celular em que a célula sofre mutações ao nível do ácido desoxirribonucleico, com tendência a metástase, através do sangue. Pode ser um lipossarcoma (morfologia semelhante aos adipócitos); fibrossarcoma (semelhante a fibrócitos); rabdomiossarcoma(músculo esquelético) ou leiomiossarcoma (músculo liso).
- Tumores de células epiteliais são carcinomas: adenocarcinomas se têm morfologia glandular, carcinomas epidermóides (ou de células escamosas) se são constituídos de células semelhantes às da pele, com queratina; carcinoma hepatocelular, carcinoma de células renais.
- Linfomas e leucemias são tumores das células da linfa(a nível de glóbulos brancos ou leucócitos) e sangue (a nível de glóbulos vermelhos ou hemácias), as quais têm origem na medula óssea. Se a maioria das células neoplásicas se concentra em órgãos linfoides são linfomas, se estão na medula óssea são leucemias.
- De células germinativas, como teratoma seminoma e outros (ver tumores do ovário e tumores do testículo).
- De células neuroendócrinas: os tumores carcinóides.
- De células dos endotélios: hemangiossarcomas (vasos sanguíneos), linfangiossarcomas (vasos linfáticos), colangiossarcomas (vasos biliares)
Tumores em Órgãos Específicos[editar | editar código-fonte]
- Melanoma maligno - neoplasia invasiva dos melanócitos da pele.
- Tumor da tiroide - neoplasias das células da glândula Tiroide/Tireoide.
Cancros da Vida Adulta[editar | editar código-fonte]
Nos Estados Unidos e em outros países desenvolvidos, o câncer é responsável por cerca de 25 por cento de todas as mortes.[6] Anualmente, 0,5 por cento da população é diagnosticada com câncer. As estatísticas abaixo são para adultos nos Estados Unidos, e variam consideravelmente em outros países:
| Homens | Mulheres | |||
|---|---|---|---|---|
| mais comum | causa de morte[6] | mais comum | causa de morte[6] | |
| câncer de próstata (33%) | câncer de próstata (10%) | câncer de mama (32%) | câncer de mama (15%) | |
| câncer de pulmão (13%) | câncer de pulmão (31%) | câncer de pulmão (12%) | câncer de pulmão (27%) | |
| câncer colorretal (10%) | câncer colorretal (10%) | câncer colorretal (11%) | câncer colorretal (10%) | |
| câncer de bexiga (7%) | câncer pancreático (5%) | câncer endometrial (6%) | câncer ovariano (6%) | |
| melanoma cutâneo (5%) | leucemia (4%) | linfoma não-Hodgkin (4%) | câncer pancreático (6%) | |
Cânceres da Infância[editar | editar código-fonte]
O câncer também ocorre em crianças jovens e adolescentes, mas é raro. Alguns estudos concluíram que cânceres pediátricos, especialmente leucemia, estão em uma tendência de aumento de incidência.[7] [8]
A idade do pico de incidência de câncer em crianças ocorre durante o primeiro ano de vida. Leucemia (geralmente leucemia linfoblástica aguda) é a forma maligna infantil mais comum (trinta por cento), seguida pelos do sistema nervoso central e neuroblastoma. Também são presentes o tumor de Wilms, linfomas,rabdomiosarcoma (surgindo nos músculos), retinoblastoma, osteossarcoma e sarcoma de Ewing.[6] Teratoma é o tumor mais comum nesta faixa etária, mas as maioria dos teratomas são cirurgicamente removidos enquanto ainda são benignos.
Os meninos e meninas possuem essencialmente as mesmas taxas de incidência, mas crianças brancas possuem taxas de câncer substancialmente maiores do que crianças negras para a maioria dos tipos de câncer. A sobrevivência das crianças é muito boa para neuroblastoma, tumor de Wilms e retinoblastoma e para leucemia (oitenta por cento), mas não para a maioria dos outros tipos de câncer.
Sinais e sintomas[editar | editar código-fonte]
- Locais: caroços ou inchaços não-usuais (tumor), hemorragia (sangramento), dor e/ou ulceração. A compressão dos tecidos circundantes no fígado pode causar sintomas como icterícia.
- De metástase: linfonodos aumentados, tosse e hemoptise, hepatomegalia (fígado aumentado), dor óssea, fratura de ossos afetados e sintomas neurológicos. Embora o câncer avançado possa causar dor, ela geralmente não é o primeiro sintoma.
- Sistêmicos: perda de peso (perda da massa muscular), falta de apetite]] e caquexia (cansaço), transpiração excessiva (suor noturno), anemia e, em cerca de 10% dos doentes, fenômenos paraneoplásicos específicos, ou seja, condições específicas que ocorrem devido a um câncer ativo, acomo trombose ou mudanças hormonais.
Cada sintoma na lista acima pode ser causado por diversas condições. O câncer tanto pode ser uma causa comum ou rara para cada item.
Poderá haver ocasionalmente crescimento de massa interna com obstrução de canal natural, como por exemplo os tumores no pescoço que podem causar falta de ar ou dificuldade de deglutição.
Diagnóstico[editar | editar código-fonte]
A maioria dos cânceres são inicialmente reconhecidos por causa de seus sintomas e sinais ou através de exames. Nenhum dos dois leva a um diagnóstico definitivo, que geralmente requer a opinião de um patologista.
Investigação[editar | editar código-fonte]
Pessoas com suspeita de câncer são investigadas com exames médicos. Estes geralmente incluem exames de sangue,radiografia, tomografia computadorizada, endoscopia entre outros.
Biópsia[editar | editar código-fonte]
Um câncer pode ser suspeitado devido diversas razões, mas o diagnóstico definitivo da maioria dos casos malignos deve ser confirmado através de exame histológico das células cancerosas por um patologista. O tecido pode ser obtido através de uma biópsia ou cirurgia. Muitas biópsias (como aquelas da pele, mama ou fígado) podem ser feitas em um consultório médico. Biópsias em outros órgãos são realizadas sob anestesia e requerem cirurgia em uma sala de operação.
O diagnóstico do tecido indica o tipo de célula que está proliferando, sua graduação histológica e outras características do tumor. Toda esta informação reunida é útil para avaliar o prognóstico do paciente e escolher o melhor tratamento. Acitogenética e a imuno-histoquímica podem fornecer informações sobre o comportamento futuro do câncer (prognóstico) e melhor tratamento.
Causas[editar | editar código-fonte]
Fatores desencadeantes[editar | editar código-fonte]
Factores que aumentam o risco de cancro são vários e incluem a exposição excessiva à radiação solar (cancros da pele), alguns vírus (cancro do pénis, colo do útero, alguns linfomas). No entanto as causas preveníveis mais importantes do cancro são o tabagismo (cancros do pulmão, cancro da bexiga, cancro de laringe,cancros da cavidade oral) e o alcoolismo (cancro do estômago e do pâncreas).
A alimentação com excesso de gordura também parece ser um factor de risco importante para muitos cancros.
Cancro como doença genética[editar | editar código-fonte]
O cancro é fundamentalmente uma doença genética. Em células normais, o crescimento celular é controlado por diversos factores, ou hormonas, libertadas por células adjacentes ou distantes. Deste modo um tecido consegue crescer ou atrofiar em resposta a demandas aumentadas ou diminuídas da sua função.
Há vários fatores que promovem o crescimento e multiplicação celulares, sistémicos como a hormona do crescimento, hormonas da tiróide (t3/t4), insulina, e factores locais como citocinas.
A progressão do cancro não é mais que a inactivação de determinados genes e a hiperexpressão de outros, dando origem a células largamente independentes da regulação local e central do organismo, que se dividem sem inibição. Outras mutações noutros genes poderão então dar às células neoplásicas novas capacidades invasivas, já que todas as células do organismo possuem o genoma completo e portanto a capacidade de produzir qualquer proteína, desde que os genes correspondentes sejam activados (neste caso por mutação). Assim, uma célula da cartilagem (condrócito) neoplásica pode sofrer mutação que lhe permite formar proteínas que provocam a formação de novos vasos sanguíneos, apesar de este gene nunca ser expressado na célula normal.
Várias síndromes de cancro familiares são causados pelo facto de que nessas famílias algum gene importante na progressão ou iniciação tumoral já estar mutado. Mais frequentemente estão mutados os genes de supressão tumoral (ver adiante) em que são necessários duas mutações em ambas as cópias (uma do pai, outra da mãe) para haver inactivação. Se o indivíduo herdar do pai uma cópia defeituosa, é muito mais fácil ocorrer apenas a mutação na cópia materna que nos doisalelos.
Um dos factos mais intrigantes em oncologia é a restrição de determinadas mutações a determinados tipos de cancro. Quase todos os cancros têm apenas uma, duas ou três vias de progressão com mutações de determinados genes, enquanto noutros orgãos a progressão se dá por mutações em genes diferentes. Este facto será talvez porque em determinados tecidos funcionam principalmente determinados oncogenes e genes supressores tumorais, e não outros, mas a causa exacta permanece obscura.
DNA e mutações[editar | editar código-fonte]
A atividade de cada célula ou tecido é dirigida pelo seu DNA. Ao longo da embriogénese, à medida que células cada vez mais diferenciadas se originam do zigoto, alguns genes tornam-se activos enquanto outros são silenciados, de acordo com a função final da célula. Mas cada célula mantém sempre uma cópia do genoma completo no seu núcleo. As cadeias de DNA são frágeis e facilmente são modificadas por químicos ou radiação. Existem contudo proteínas reparadoras de erros do DNA que reduzem a taxa de erros ou mutações a um mínimo. A maior quantidade de erros ocorre aquando da divisão celular, devido à necessidade de duplicar cada cromossoma, de modo a que cada célula filha tenha uma cópia. Continuam, contudo a ser feitos alguns erros, uma simples base movida já constitui uma mutação. Ao longo da vida, milhões de células do nosso corpo sofrem pequenas mutações, essas células normalmente se autodestroem ordenadas pela actividade de proteínas geradas a partir de genes antitumorais do DNA como por exemplo o p53.
Nenhuma célula se torna neoplásica apenas com uma mutação. Normalmente são necessárias várias para haver desregulação do ciclo celular e proliferação excessiva, e ainda mais outras para que haja invasão dos órgãos adjacentes ou distantes.
A mutação não-letal do DNA constitui a origem do cancro. Qualquer célula se for sujeita a lesões extensas no seu DNA morre, uma vez que genes fundamentais à sua sobrevivência serão lesados. As células estão mais vulneráveis às mutações aquando da divisão celular com duplicação do DNA. É esta a base daradioterapia: se as células tumorais se dividem muito mais rápido serão mais vulneráveis à radiação letal. Contudo a radiação ou outros insultos em pequenas quantidades menos provavelmente danificarão genes fundamentais, mas com igual probabilidade afectarão genes que estejam envolvidos na regulação da proliferação celular.
O DNA é um polímero com quatro tipos diferentes de bases: adenina, timina, guanina e citosina. A série de bases é traduzida em sequências proteicas de acordo com os tipos de bases (cada aminoácido corresponde a uma série de três bases). Diferentes sequências de aminoácidos com diferentes propriedades químicas leva a diferentes comportamentos das proteínas. A substituição ou eliminação de uma única base pode levar a proteínas diferentes, mais quantidade produzida de uma proteína ou silenciamento do gene.
Outros tipos de mutações são as quebras cromossómicas, que são reparadas por vezes com troca dos fragmentos quebrados em cromossomas diferentes do habitual, com efeitos a nível da expressão génica.
Existem várias proteínas que corrigem os erros no DNA. Se os genes destas proteínas sofrerem mutações, elas podem ser inutilizadas, ocorrendo maior taxa de mutações subsequente- fenómeno denominado instabilidade genética.
Causas das mutações[editar | editar código-fonte]
A mutação do DNA pode ser devida a vários factores:
- Duplicação celular: No decorrer da vida, as células se multiplicam inúmeras vezes até o encerramento de seus processos biológicos. Falhas simples durante uma replicação, que acontecem meramente por acaso, podem ser capazes de desencadearem um cancro. Estudos recentes publicados na revista Science, concluíram que cerca mais de 60% (2/3) de alguns tipos de canceres, acontecem independentemente do estilo de vida da pessoa. [9]
- Radicais livres: radicais livres são moléculas de 02. O corpo humano utiliza apenas um átomo de oxigénio da molécula e o átomo restante (chamado de radical livre) leva a oxidação às células, mais especificamente no DNA. Isso leva a mutações e à oxidação da célula.
- Radiação: a radiação UV provoca directamente danos do DNA, com formação de dímeros de bases. Estes são corrigidos sem problemas a maioria das vezes, mas podem ser reparados erroneamente com substituição por uma base diferente. A radiação de alta energia (raios gama, beta e alfa) também causam mutações.
- Hidrocarbonetos policíclicos aromáticos: os hidrocarbonetos como aqueles presentes em qualquer tipo de fumo (tabaco principalmente), causam mutações no DNA. São os mais potentes carcinogénios presentes em significativa concentração nos ambientes humanos.
- Outros químicos: por exemplo arilaminas (corante industrial) no cancro da bexiga, aflatoxina (toxina de fungo presente em alguma comida bolorenta) no carcinoma hepatocelular.
- Irritação crónica: a irritação crónica com morte e divisão celulares constantes leva a maior taxa de mutações devido à maior probabilidade de erros no DNA quando da sua replicação durante a divisão celular. Por exemplo a hepatite crónica por alcoolismo, a pancreatite crónica por alcoolismo ou a cistite crónica por infecção.
- Vírus: alguns causam mutações no DNA ao inserirem o seu genoma no da célula de forma arbitrária, ou ao produzirem proteínas que estimulam a proliferação da célula a partir de oncogenes do genoma do próprio vírus. Alguns exemplos são o vírus Epstein-Barr, que causa a doença do beijo (alguns tipos de linfomas e carcinomas nasofaringeais), Papilomavirus, que causa a verruga e o condiloma acuminado (carcinomas do pénis e colo do útero),HTLV-1 (linfoma de células T), vírus da Hepatite B e C (carcinoma hepatocelular), vírus do sarcoma de Kaposi (um vírus da família do Herpes que causa cancro nos vasos de imunodeprimidos, em especial na SIDA/AIDS).
- Bactérias: a infecção do estômago crónica com Helicobacter pylori predispõe ao desenvolvimento de cancro do estômago e a linfomas associados àmucosa (MALTomas).
De uma forma ou de outra, o tumor é basicamente iniciado quando há um dano no DNA(ou ADN) causado por quaisquer dos fatores acima, e que não é reparado por sistemas de reparação de DNA existentes em todas as células, gerando uma mutação. Dependendo do local em que a mutação ocorre na molécula de DNA, este defeito pode causar um desequilíbrio no ciclo celular, desencadeando uma reprodução acelerada e descontrolada de células.
Genes tipicamente mutados no Cancro[editar | editar código-fonte]
Qualquer tumor é constituído pela progénie de uma única célula que acumulou mutações em genes suficientes para evadir os mecanismos antitumorais e para ganhar autonomia na replicação.
Existem basicamente quatro classes de genes importantes na patogenia do cancro:
- Oncogenes: são genes que normalmente estão envolvidos na proliferação celular (quando são normais são proto-oncogenes). Se sofrerem mutações que aumentam a sua actividade transformam-se em oncogenes, e aumenta a proliferação celular. Assim por exemplo um receptor activado por uma hormona de crescimento é um protooncogene, mas se o gene desse receptor for mutado de modo a que o receptor passar a estar activado mesmo sem hormona ligada, é um oncogene e há proliferação independente da hormona. Normalmente basta uma destas mutações numa das duas cópias de cada gene em cada célula para ser eficaz -mecanismo dominante.
- Alguns exemplos de oncogenes:
- MYC: factor de transcrição nuclear pró-proliferativo. Mutação pode aumentar a expressão deste gene e a proliferação.
- RET: receptor celular que pode sofrer mutação e tornar-se autônomo.
- RAS (gene): proteína de transdução de sinal proliferativo que se pode tornar autônoma (produzindo continuamente sinal).
- Alguns exemplos de oncogenes:
- Genes de supressão tumoral: são genes que suprimem a proliferação caso detectem anormalidades celulares. São necessárias duas mutações que os inactivam, uma em cada cópia do gene, já que um gene é capaz de funcionar mesmo se o outro for inactivado -mecanismo recessivo.
- Alguns exemplos:
- Receptor do TGF-beta: receptor que inibe o crescimento celular em resposta à citocina TGF-beta.
- RB: regula o ciclo celular.
- NF1: inibição da tradução de sinal proliferativo pelas RAS.
- APC: inibe a transdução do sinal proliferativo.
- p53: inibe crescimento e multiplicação celular se detectar danos do DNA. Promove reparação dos danos e caso esta não seja possível, desencadeia a morte celular programada (apoptose).
- p16: inibe multiplicação celular de modo relacionado com p53.
- Alguns exemplos:
- Genes que regulam a apoptose: genes que promovam a apoptose podem sofrer mutações (em ambos os alelos) inactivantes; enquanto genes que inibem a apoptose podem sofrer mutações que os tornam hiperactivos.
- Genes da reparação do ADN: se estes genes estiverem inactivados, a taxa de mutações passa a ser muito maior, e portanto a probabilidade de haver mutações em outros genes das classes discutidas acima é maior -instabilidade genética.
Progressão[editar | editar código-fonte]
Há várias etapas na progressão de um cancro invasivo a partir de uma célula normal, cada etapa correspondendo a novas mutações num subgrupo das células que partilham a mutação anterior:
- Proliferação independente: uma célula ganha mecanismos internos de estimulação ao crescimento em vez de responder a hormonas externas (mutação numoncogene, e.g. RAS). Esta célula multiplica-se.
- Insensibilidade a factores inibitórios externos: uma célula das que tinham a mutação 1 sofre duas novas mutações (em ambas as cópias do gene) que a liberta de factores que inibem a proliferação, como produtos de genes supressores tumorais. Esta célula multiplica-se ainda mais rapidamente.
- Evasão de apoptose: uma das células em 2 sofre mutações nos dois genes que levam grande número das suas células-irmãs não mutadas à apoptose (morte celular). Esta célula divide-se na mesma velocidade mas as suas células-filhas sobrevivem em muito maior número.
- Defeitos na Reparação do DNA: inactivados os genes de reparação de DNA numa célula das de 3. Esta célula divide-se à mesma velocidade mas as suas células filhas acumulam novas mutações muito mais rápido.
- Proliferação Ilimitada: uma das células de 4 ganha capacidade de estender os seus telómeros: a sua divisão é ainda mais rápida.
- Angiogenese: uma célula de 5 ganha capacidade de secretar proteínas que chamam a criação de novos vasos sanguíneos -menos necrose das suas células filhas devido à isquémia (má irrigação sanguínea de um determinado órgão ou tecido devido a obstrução de vasos e artérias) e novas vias de disseminação.
- Habilidade de invasão e metastização: ganho de função de genes que degradam a cápsula (colagenases entre outras enzimas), ganho de função de genes correspondentes a receptores membranares (silenciosos nas células normais progenitoras) que permitem a invasão dos vasos sanguíneos ou linfáticos. Perda da adesividade das células umas às outras (inactivação dos genes correspondentes às proteínas ligantes, como as integrinas).
- Estabelecimento de células filhas em outros locais do corpo e crescimento de massas neoplásicas nessas localizações- metastização.
Anatomia patológica[editar | editar código-fonte]
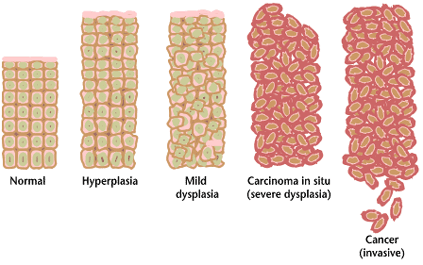
O aspecto microscópico das neoplasias malignas é variado. A maioria é pouco diferenciada, ao contrário da maioria dos tumores benignos, ou seja, as células neoplásicas mais malignas têm mais aspecto de células embrionárias sem diferenciação típica ou de diferenciação caótica do que do tecido ordenado de onde provêm (anaplásia). No entanto alguns tipos de cancro podem apresentar aspecto bem diferenciado, por vezes até funcional. Ultimamente a distinção entre neoplasia benigna e maligna só pode ser feita através da detecção de indícios de invasão de outros tecidos. Assim, um tumor que infiltre a sua cápsula (por vezes colorida com tinta da china para mais fácil identificação) será maligno, assim como um tumor não encapsulado que se mistura livremente com o tecido normal. Invasão dos microvasos sanguíneos e/ou linfáticos por células neoplásicas é considerado prova de invasão e carácter maligno do tumor.
Algumas características gerais que distinguem células neoplásicas provavelmente malignas de células normais ou benignas: pleomorfismo celular (várias formas de células no mesmo tecido); grandes núcleos relativamente ao citoplasma; núcleos com formas diversas; células gigantes com vários núcleos; nucléolosprominentes; mitoses em elevado número; áreas de necrose e/ou apoptose extensas.
Um tumor epitelial ainda que não invasivo, que apresente várias destas características é considerado maligno com elevada probabilidade de invasão subsequente se não for retirado -é um carcinoma in situ.
As indicações da anatomia patológica baseiam-se, mais que em diagnósticos exactos definitivos, em probabilidades de prognóstico de acordo com as características. Estas probabilidades foram determinadas em estudos exaustivos. É mais uma ciência empírica que conhecimento de causas profundas que correlacionem as características ao prognóstico.
Neoplasia e cancro[editar | editar código-fonte]
Os tumores neoplásicos são qualquer massa de células que surge por divisão inapropriada de uma célula mãe original (multiplicação clonal), na qual a expressão dos genes que regulavam essa divisão estão alterados. Cancro é entendido como a grave situação patológica clínica que é gerada por uma neoplasia, a qual é classificada como maligna devido à situação clínica potencialmente fatal que origina.
O tumor maligno ou cancro distingue-se do tumor benigno principalmente porque o primeiro põe a vida do doente em risco mas o segundo geralmente não. A grande maioria dos tumores malignos é invasivo, e é a sua infiltração progressiva de estruturas adjacentes, ou distantes através de metástases que cria disfunções nos órgãos invadidos e reacções imunitárias às lesões que levam à insuficiência ou má função de órgãos vitais e à morte. No entanto, nem todos os cancros são invasivos. Alguns tumores são considerados malignos apesar de serem em tudo semelhantes aos benignos porque produzem graves danos pela produção de hormonas (e.g. feocromocitoma), enquanto outros comprimem órgãos devido às limitações ao seu crescimento como tumores do cérebro que não se podem expandir devido ao crânio e acabam comprimindo o cérebro, o que resulta em morte (devido a asfixia após disfunção dosistema respiratório na maioria dos casos).
As neoplasias benignas em geral não se transformam em malignas, apesar de existirem numerosas excepções, e portanto podem ser mantidas no corpo do paciente, mas geralmente recomenda-se a retirada por motivos estéticos.
No entanto em casos raros as neoplasias de comportamento benigno podem levar à morte, se o seu crescimento local, por azar, comprimir mecanicamente umaartéria, veia ou nervo importante, por exemplo.
As células cancerosas podem ainda se soltar do tecido neoplásico original e, através da corrente sanguínea, linfática ou de outros líquidos (peritoneal, pleural) instalar-se em outros órgãos distantes da localização inicial, as metástases. A metastização constitui a fase do câncer cujo tratamento é mais difícil e quando é obtido menos sucesso na recuperação de pacientes. O paciente com câncer deve, sempre que possível, ser operado o mais rapidamente possível para a extração do tecido ou do órgão afetado, seguido de um tratamento de quimioterapia ou radioterapia.



Nenhum comentário:
Postar um comentário